Лечение стрессового недержания мочи у женщин репродуктивного возраста с помощью лазерных технологий
© Е.В. Лешунов, А.Г. Мартов, 2015
Е.В. Лешунов, А.Г. Мартов
Кафедра урологии ИПК ФМБА (зав. кафедрой – д.м.н., проф. А.Г. Мартов), ГКБ №57 г. Москвы (главврач — канд. мед. наук И.А. Назарова)
Автор для связи: Е.В. Лешунов — ординатор кафедры урологии ГБОУ ДПО ИПК ФМБА России
Стрессовое недержание мочи является актуальной медико-социальной проблемой. Проведено проспективное исследование с целью оценки эффективности и безопасности метода лечения стрессового недержания мочи с применением эрбиевого лазера (Er:Yag 2940 нм) у женщин репродуктивного возраста, а также его влияния на сексуальную функцию. В исследование включены 37 женщин с легкой и средней степенью стрессового недержания мочи, средний возраст которых составил 36,2 года. Контрольную группу составили 20 женщин сопоставимого возраста. Лечение проводили в амбулаторных условиях без анестезии и седации с применением лазерной системы Dermablate MCL 31 (Asclepion Laser Technologiеs, Германия) с набором вагинальных насадок V-Asclepion .
Обследование включило интервьюирование по форме ICIQ-SF и FSFI, выполнение Q-tip теста в покое и при проведении пробы Вальсальвы. В ближайшем послеоперационном периоде (1 мес) все 37 пациенток отметили значительное снижение выраженности симптомов стрессового недержания мочи. Констатировали положительные изменения в сексуальной функции женщин, а также динамику уретровезикального угла, объясняющая эффективность методики. В ближайшем и отдаленном послеоперационном периоде осложнений не наблюдалось. На основании проведенной проспективной оценки сделан вывод о высокой эффективности и допустимом профиле безопасности нового метода лечения стрессового недержания мочи.
К л ю ч е в ы е с л о в а: стрессовое недержание мочи, малоинвазивные методы, Er:Yag-лазер, лечение.
Введение. Качество жизни женщин репродуктивного возраста определяется многими факторами. Под качеством жизни (англ. quality of life — QoL) понимают категорию, с помощью которой характеризуют существенные обстоятельства жизни населения, определяющие степень достоинства и свободы личности каждого человека [1]. Репродуктивный возраст — период в жизни женщины, в течение которого она способна к вынашиванию и рождению ребенка. В демографии репродуктивным (фертильным) возрастом обычно считают возраст от 15 до 49 лет. Беременность и роды являются физиологическими процессами, которые, однако, оказывают значительное влияние как на функцию отдельных органов, так и на организм женщины в целом и нередко способствуют появлению различных симптомов, значительно снижающих качество жизни. Типичным примером является манифестация недержания мочи (НМ) во время беременности и после родов.
Многими исследователями доказано, что подавляющее число женщин, страдающих НМ, имели в анамнезе беременности и роды [2–4]. Частота НМ у беременных, по данным разных авторов, составляет от 12 до 74 % [5, 6]. Недержание мочи после первых родов развивается в 24–29 % наблюдений, а манифестация симптомов НМ во время беременности и в первый год после родов встречается у 21,7 % женщин и наиболее часто наступает при наличии отягощенного гинекологического, акушерского и соматического анамнеза [7, 8].
Частота развития стрессового недержания мочи находится в прямой зависимости от количества беременностей, наличия рецидивирующих воспалительных заболеваний половых путей, акушерских травм и рассечений промежности в родах, клинических проявлений синдрома недифференцированной дисплазии соединительной ткани у кровных родственников. Отмечено, что у части женщин контроль над удержанием мочи восстанавливается спонтанно в течение нескольких недель или месяцев после родов, однако, по данным исследования EPINCONT, проведенного в 2002 г., у 42 % женщин этой группы в течение 5 лет развивается стойкое стрессовое недержание мочи (СНМ), а среди женщин, отмечающих даже редкие и единичные эпизоды, сохраняющиеся после родов, СНМ развивается в течение 5 лет в 92 % случаев [9].
Согласно Российским статистическим данным 2006 г., около 30 млн женщин России, 2/3 из которых являются лицами трудоспособного возраста, страдают этим тяжелым хроническим рецидивирующим заболеванием — это проблема каждой пятой женщины репродуктивного возраста [10]. В целом от 30 до 70 % российских женщин имеют различные типы НМ [11].
Влияние СНМ на качество жизни колеблется от значительного до разрушительного [12]. Патологическая потеря мочи, не угрожая жизни, является «тихой калечащей силой», социальным заболеванием, значимость которого сопоставима с депрессией и сахарным диабетом, а экономические затраты на диагностику и лечение в развитых странах превышают таковые на кардиокоронарное шунтирование и почечный диализ вместе взятые [13, 14]. Страдают профессиональная сфера, занятость, осложняется поведение в семье и обществе [15].
Известно, что основными причинами СНМ у женщин является релаксация анатомической структуры, которая поддерживает периуретральную ткань, а также ослабление уретрального сфинктера. Нарушение иннервации мышц тазового дна во время вагинальных родов может привести к потере силы и нейрогуморальной регулировки тонуса тазовых мышц, что может вызвать как СНМ, так и нарушение поддержки тазового дна. Исследования доказали, что у женщин со СНМ связки и пубоцервикальная фасция коллагена содержат недостаточно или он характеризуется качественным видоизменением. Измененный метаболизм соединительной ткани приводит к недостаточной поддержке мочеполового тракта.
Большинство пациенток со СНМ предпочитают малоинвазивные манипуляции оперативному лечению, поэтому поиски новых методов лечения стрессового недержания мочи у женщин являются весьма актуальными [16]. Требуется разработка более эффективных методов малоинвазивного лечения, которые позволили бы снизить частоту интра- и послеоперационных осложнений и обеспечить максимальную реабилитацию больных. Значительное место среди медицинских технологий отводится методу локальной гипертермии, когда первичный эффект либо напрямую связан с денатурацией коллагена, либо достигается при нагреве выбранного участка ткани до температуры, соответствующей или несколько превышающей начало денатурации. Локальный нагрев тканей в медицинской практике осуществляется с помощью либо инфракрасного лазера, либо радиоволнового излучения, либо электрическим током.
Лазерное лечение СНМ основано на применении эрбиевого лазера. Инфракрасный эрбиевый (Er:YAG) лазер имеет длину волны излучения 2,94 мкм (средний ИК-диапазон) и работает в импульсном режиме. Глубина проникновения в биоткань излучения эрбиевого лазера не превышает 0,05 мм (50 мкм). Основным механизмом действия лазерной технологии является достижение селективной стимуляции синтеза субмукозного коллагена. Мгновенная реакция сокращения коллагеновых волокон и ускорение неоколлагенеза приводят к уплотнению тканей и повышению их эластичности. Обработанная зона постепенно сокращается и уплотняется, улучшая поддержку мочевого пузыря, тем самым уменьшая симптомы СНМ.
Цель исследования: проспективная оценка клинической эффективности и безопасности минимально инвазивного метода лечения стрессового недержания мочи с применением лазерной технологии у женщин репродуктивного возраста.
Материалы и методы. В исследовании приняли участие 37 женщин в возрасте от 28 до 43 лет (средний возраст 36,2 года). Контрольной группой для оценки влияния предлагаемого метода на качество сексуальной жизни служили 20 пациенток сопоставимого возраста, не предъявлявших жалоб на симптомы СНМ. Исследование проводилось по всем правилам, предусмотренным протоколом GCP, и не противоречило Хельсинкской декларации.
Все пациентки, включенные в исследование, были осмотрены терапевтом, урологом и гинекологом.
Критерии включения в исследование: предшествовавшие роды естественным путем, нормальные данные цитологического исследования мазка из влагалища по Папаниколау (PAP-тест), отсутствие уропатогенов в моче по данным бактериологического исследования, отсутствие острых соматических заболеваний, верифицированный диагноз СНМ легкой и средней степени тяжести.
Критерии исключения: беременность, лактация, прием фоточувствительных препаратов, травмы и/или отсутствие воспалительных изменений в области лечения, диагностированные вагинальные кровотечения и менструация.
Для оценки клинической эффективности были определены 3 контрольные точки: до процедуры, через 1 и 6 мес после процедуры.
В ходе каждого визита выполняли влагалищное исследование, мазок по Папаниколау (PAP-тест), Q-tip тест, пробу Вальсальвы, кашлевую пробу, заполняли опросники FSFI, The ICIQ-UI SF и QOLSF-36.
Лазерное лечение СНМ проводилось с помощью эрбиевого лазера 6-го поколения Dermablate MCL 31 компании «Asclepion Laser Technologies» (Германия) с набором вагинальных насадок V-Asclepion (рис. 1). Лечение осуществлялось в амбулаторных условиях в литотомическом положении пациентки без анестезии и седации. Вагинальную насадку с 45° рефлектором вводили во влагалище до шейки матки. При медленном ретроградном смещении вагинальный канал по передней стенке (от 11 до 13 часов по условному циферблату) обрабатывали в аблационном режиме по всей длине до преддверия влагалища. Затем насадку вводили повторно и канал обрабатывали в неаблационном (термическом) режиме. Комбинация этих двух режимов позволяет достичь высокой эффективности при максимальной безопасности, исключив чрезмерное повреждение слизистой влагалища. После процедуры влагалище обрабатывали водным раствором хлоргексидина для эвакуации тканевого детрита. Период полового покоя составлял 72 ч. Для профилактики воспалительных осложнений использовали местные антисептики. В случаях наличия в анамнезе эпизодов генитального герпеса для профилактики назначали валацикловир в стандартной дозе в течение трех дней до и после лечения. Все пациентки смогли вернуться к повседневной активности в тот же день.
Результаты. Все пациентки, включенные в исследование, прошли процедуру лазерного лечения СНМ по технологии AsclepionV. Процедура прошла без осложнений в интра- и постоперационном периоде. Во время лечения пациентки не отмечали болезненности или дискомфорта.
При влагалищном исследовании до процедуры, через 1 и 6 мес после нее никаких патологических изменений не выявлено. PAP-тест также показал отсутствие изменений в состоянии шейки матки до и после лечения.
Обследование больной является индикация непроизвольной потери мочи. Иными словами, жалоба на стрессовое недержание мочи должна быть подтверждена демонстрацией непроизвольной потери мочи в момент физического напряжения. Кашлевую пробу проводили в гинекологическом кресле в литотомической позиции. Больную просили произвести кашлевые толчки сериями по 3 кашлевых толчка 3–4 раза с промежутками между сериями толчков на полный вдох. До процедуры лазерной коррекции СНМ у всех 37 (100 %) пациенток, включенных в исследование, определялась положительная кашлевая проба, а через 1 мес — лишь у 6 (16 %) прооперированных. Через 6 мес после процедуры проба была отрицательной у всех пациенток.
В мировой практике для оценки степени опущения шейки мочевого пузыря и верхней трети уретры широко используется так называемый Q-tip тест. Результаты проведения теста до лечения, через 1 и 6 мес после него представлены на рис. 2. До процедуры при выполнении пробы Вальсальвы уретровезикальный угол составлял в среднем 45,2 ± 4,79°, через 1 мес после процедуры — 40,4 ± 1,23°, через 6 мес — 36,2 ± 2,42°. Проба Вальсальвы (проба с натуживанием) необходима для моделирования истинного положения уретры в момент напряжения. Несмотря на широкое использование в рутинной урогинекологической практике, значение теста сравнительно невелико. Не все пациентки, имеющие стрессовое недержание мочи, демонстрируют положительный Q-tip тест, равно как далеко не все пациентки, демонстрирующие положительной тест, имеют СНМ
ICIQ-UI SF — международная анкета для определения степени тяжести СНМ, в соответствии с которой выделяют легкую (1–5), среднюю (6–12), тяжелую (13–18) и очень тяжелую (19–21) степени. Динамика выраженности симптомов СНМ представлена на рис. 3. До проведения процедуры средний балл составил 8,3 ± 2,79, через 1 мес — 3,1 ± 1,03, через 6 мес — 0,6 ± 0,54 (p < 0,05).
Для оценки качества жизни до и после лечения использовали модифицированный опросник SF-36 Health Status Survey (SF-36). Данный опросник позволял оценить не только медицинскую эффективность лечения, но и изменения качества жизни пациентки — физической активности, психического состояния, социального и ролевого поведения, сексуальной функции, субъективной оценки своего здоровья.
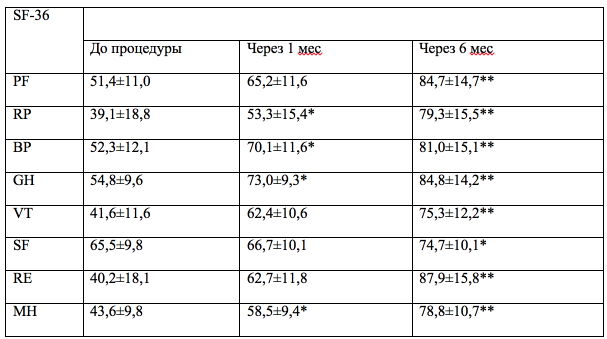
Т а б л и ц а 1
Динамика параметров качества жизни согласно опроснику SF-36
П р и м е ч а н и е. Достоверность различий: * — p < 0,05, ** —
p < 0,01 по сравнению с показателем до процедуры.
Как видно из табл. 1, через 1 мес отмечалась достоверная положительная динамика по следующим показателям шкалы SF-36: RP, BP, GH, MH. Спустя 6 мес отчетливые позитивные изменения с высоким уровнем достоверности (p < 0,01) касались всех показателей шкалы SF-36, кроме SF. При этом значения показателей соответствовали уровням, являющимся адаптивными и свидетельствующими о достаточно высоком качестве жизни.
Опросник для подсчета индекса сексуальной функции у женщин (Female Sexual Function Index (FSFI) необходим для проспективной оценки качества сексуальной жизни женщин до и после процедур коррекции СНМ. Емкая форма данного опросника обеспечивает широкую степень его применимости в клинической практике, а также является весьма доступной для самих респонденток. Результаты исследования сексуальной функции женщин до процедуры представлены в табл. 2.
Т а б л и ц а 2
Сравнение здоровой популяции с пациентками, страдающими стрессовым недержанием мочи
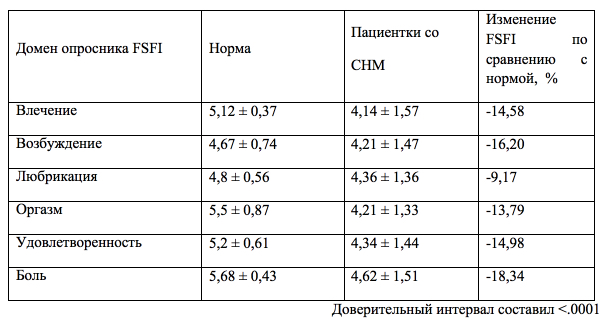
Как видно из табл. 2, балльные оценки по доменам опросника сексуальной функции у женщин, страдающих СНМ, оказались статистически значимо снижены по сравнению с нормой (р < 0,0001), что свидетельствует о наличии у них выраженной сексуальной дисфункции. Хотелось бы отметить, что сексуальная дисфункция по данным опросника FSFI (сумма баллов менее 27) была диагностирована у 18 % женщин, не предъявлявших жалоб на наличие каких-либо нарушений в сексуальной сфере.
Т а б л и ц а 3
Распределение пациенток в зависимости от динамики показателей опросника FSFI по доменам
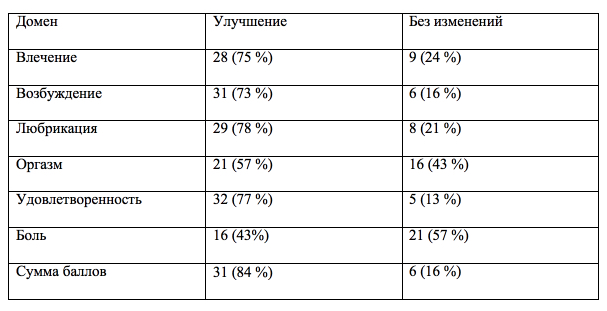
В целом показатели женской сексуальной функции улучшились у 84 % пациенток и остались на прежнем уровне 16 % (табл. 3), что доказывает высокую эффективность предложенного метода лечения и указывает на возможность восстановления сексуальной функции после лазерной коррекции СНМ у женщин.
При анализе профиля безопасности были получены следующие результаты: наличие влагалищных выделений сукровичного характера констатировали у 20 (55 %) пациенток, субфебрильную температуру — у 6 (16 %), цисталгию — у 2 (6 %). Выявленные явления не потребовали назначения специальной терапии и разрешались самостоятельно в течение трех дней.
Обсуждение. Особенностью лечения женщин репродуктивного периода со СНМ является нежелательность выполнения большинства общепринятых оперативных пособий ввиду того, что последующие роды могут свести к нулю результат оперативного вмешательства. Женщинам репродуктивного возраста обычно рекомендуют методы консервативной терапии, дающие, к сожалению, лишь временный эффект и не позволяющие пациенткам вернуться к активной жизни. В связи с этим разработка малоинвазивных и эффективных методов лечения, не требующих длительного реабилитационного периода и анестезиологического пособия, является приоритетным направлением в урологии. Использование современной лазерной системы дает возможность «запустить» преобразование соединительной ткани из рыхлой неоформленной в плотную оформленную соединительную ткань путем ремоделирования экстрацеллюлярного матрикса. Следствием качественного изменения соединительной ткани за счет синтеза коллагеновых и эластиновых волокон является восстановление утраченной каркасной функции. Применение эрбиевого лазера 6-го поколения MCL31 с большой вариабельностью параметров длительности и интенсивности импульса позволяет в каждом конкретном случае индивидуально подбирать режим воздействия.
Анализ данных проведенного исследования свидетельствует о высокой эффективности технологии AsclepionV в отношении симптомов СНМ у пациенток репродуктивного периода с легкой и средней степенью тяжести заболевания. Объективными критериями адекватности проведенного лечения являлись: отсутствие СНМ, выраженное снижение частоты сексуальных дисфункций, восстановление нормальной синтопии мочевого пузыря и уретры и, соответственно, улучшение качество жизни пациентки.
Наблюдаемые изменения результатов Q-tip теста подтверждают ремоделирование периуретральной соединительной ткани и улучшение поддерживающей функции, что в свою очередь ведет к изменению уретровезикального угла и восстановлению механизма удержания мочи. Эти данные также подтверждаются редукцией эпизодов СНМ.
При объективизации полученных результатов удалось определить скорость появления и выраженность эффекта процедуры в зависимости от исходной степени СНМ. Так, при легкой степени тяжести эффект был отмечен уже в раннем послеоперационном периоде (6–10-й день) и проявлялся в практически полном нивелировании симптомов СНМ, при средней степени тяжести выраженный эффект достигался только после 2-й сессии лазерного лечения.
В течение 6 мес наблюдения отмечалось улучшение сексуальной функции женщин, что является немаловажным в условиях распространенности женских сексуальных дисфункций у пациенток со СНМ. Возможные изменения интракоитальной чувствительности также могут быть связаны с изменением иннервации и кровоснабжения передней стенки влагалища после лечения.
Объективизация ощущений пациентки при помощи опросника качества жизни позволила выявить положительную динамику качества жизни пациенток со СНМ как в психическом, так и в физическом компоненте.
В послеоперационном периоде никаких осложнений зафиксировано не было. Реабилитационный период составлял не более 3х суток, после чего пациентки могли вернуться к активной сексуальной жизни и физическим нагрузкам.
Таким образом, лазерная коррекция СНМ с применением технологии AsclepionV — современный малоинвазивный метод лечения, характеризующийся высоким уровнем эффективности и оптимальным профилем безопасности.
литература
- Spilker B. Quality of life assessments in clinical trials /R.d.Hays, Fayers Oxford University Press: Oxford, New York, Tokyo, 1998. — 360 p.
- Александров, В.П. Стрессовое недержание мочи у женщин / В.П. Александров, А.В. Куренков, Е.В. Николаева. СПб: СПбМАПО, 2006. — 92 с.
- Аполихина, И. А. Акушерско-гинекологические факторы риска недержания мочи / И.А. Аполихина, В.В. Ромих // Акушерство и гинекология. — № 5. — С. 7-10.
- Кулаков, В.И. Акушерско-гинекологические факторы риска недержания мочи у женщин / В.И. Кулаков, И.А. Аполихина, А.Д. Деев // Акушерство и гинекология. — № 3. — С. 32-36.

